Pensieri intrusivi: ospiti indesiderati nella nostra mente

I pensieri intrusivi sono esperienze mentali comuni che possono causare disagio e preoccupazione. Sono pensieri, immagini o impulsi involontari che possono apparire inaspettatamente nella mente, spesso suscitando ansia o altre emozioni negative. Comprendere la natura di questi pensieri, le loro cause e gli effetti sulla nostra vita quotidiana è fondamentale per sviluppare strategie efficaci per gestirli. Cosa sono i pensieri intrusivi? I pensieri intrusivi possono assumere diverse forme e contenuti, ma condividono alcune caratteristiche comuni: sono involontari, indesiderati e spesso disturbanti. Possono riguardare temi come la violenza, il sesso, il dubbio, la religione o altre aree sensibili. Ad esempio, una persona potrebbe avere un improvviso pensiero di fare del male a qualcuno che ama, senza alcun desiderio reale di farlo. Questi pensieri non indicano necessariamente che qualcosa non va, né che una persona agirà su di essi. In realtà, la maggior parte delle persone sperimenta pensieri intrusivi di tanto in tanto. La differenza risiede nel modo in cui li gestiamo e nella misura in cui influenzano la nostra vita. Possibili cause I pensieri intrusivi possono derivare da diverse fonti. Alcune delle cause più comuni includono: Ansia e stress: situazioni di elevato stress o ansia possono innescare pensieri intrusivi. Il cervello, in uno stato di allerta, può generare questi pensieri come un modo per affrontare o prepararsi a potenziali minacce; Disturbi Ossessivo-Compulsivi (DOC): nei disturbi ossessivo-compulsivi, i pensieri intrusivi sono una componente chiave. Le ossessioni, che sono pensieri, immagini o impulsi ripetitivi e persistenti, causano ansia significativa, portando spesso a comportamenti compulsivi per alleviare l’ansia; Depressione: le persone con depressione possono sperimentare pensieri intrusivi negativi o autolesionistici. Questi pensieri possono contribuire a sentimenti di disperazione e bassa autostima; Trauma: esperienze traumatiche possono lasciare un’impronta duratura sulla mente. I pensieri intrusivi legati al trauma possono emergere sotto forma di flashback o ricordi intrusivi, spesso innescati da situazioni o stimoli che ricordano l’evento traumatico. Effetti dei pensieri intrusivi Sebbene i pensieri intrusivi siano comuni, possono avere un impatto significativo sulla qualità della vita di una persona, specialmente se diventano persistenti e difficili da ignorare. Alcuni degli effetti negativi includono: Ansia e stress aumentati: lottare contro i pensieri intrusivi può aumentare l’ansia e lo stress. Il tentativo di sopprimerli può, paradossalmente, renderli più forti e più frequenti; Interferenza con le attività quotidiane: i pensieri intrusivi possono interferire con la capacità di concentrarsi e svolgere compiti quotidiani, causando problemi sul lavoro, a scuola o nelle relazioni personali; Comportamenti compulsivi: nei casi di DOC, essi potrebbero portare a comportamenti compulsivi ripetitivi nel tentativo di alleviare l’ansia. Questi comportamenti possono diventare dispendiosi in termini di tempo e energia; Bassa autostima e senso di colpa: le persone possono sentirsi in colpa o vergognarsi dei loro pensieri intrusivi, credendo erroneamente che essi riflettano la loro vera natura o intenzioni. Strategie per gestirli Gestire questa tipologia di pensieri richiede un approccio combinato di consapevolezza, accettazione e tecniche specifiche per ridurre il loro impatto. Ecco alcune strategie utili: Accettazione e consapevolezza: il primo passo è riconoscere che essi sono normali e non riflettono chi siamo realmente. Pratiche come la mindfulness e la meditazione possono aiutare a osservare i pensieri senza giudicarli o reagire emotivamente; Modifica dei pensieri: è utile imparare a riconoscere e modificare schemi di pensiero disfunzionali. Questo può includere tecniche per identificare i pensieri negativi e sostituirli con alternative più positive o realistiche; Gestione dell’ansia: tecniche di rilassamento come esercizi di respirazione, rilassamento muscolare progressivo e altre strategie di rilassamento possono aiutare a ridurre l’ansia generale, rendendoli meno frequenti e meno disturbanti; Esposizione graduale: affrontarli gradualmente anziché evitarli può ridurre la loro intensità nel tempo. Questo processo comporta l’abituarsi ai pensieri senza reagire con ansia o comportamenti compulsivi; Supporto sociale: parlare con amici, familiari, professionisti della salute mentale o gruppi di supporto può offrire un senso di sollievo e comprensione. Sapere che non si è soli con questi pensieri può essere molto rassicurante; Routine e attività positive: mantenere una routine quotidiana strutturata e impegnarsi in attività che portano piacere e realizzazione può aiutare a distogliere l’attenzione dai pensieri intrusivi e migliorare il benessere generale. Conclusione I pensieri intrusivi sono una parte normale dell’esperienza umana, ma possono diventare problematici se non gestiti correttamente. Comprendere le cause e gli effetti di questi pensieri, insieme a strategie efficaci per gestirli, può aiutare a ridurre il loro impatto negativo sulla nostra vita. Con il giusto supporto e le giuste tecniche, è possibile vivere una vita piena e soddisfacente nonostante la presenza di “ospiti indesiderati”.
Pensare la Scuola, ripensare lo spazio – tempo dell’apprendimento. Seconda sessione: l’integrazione
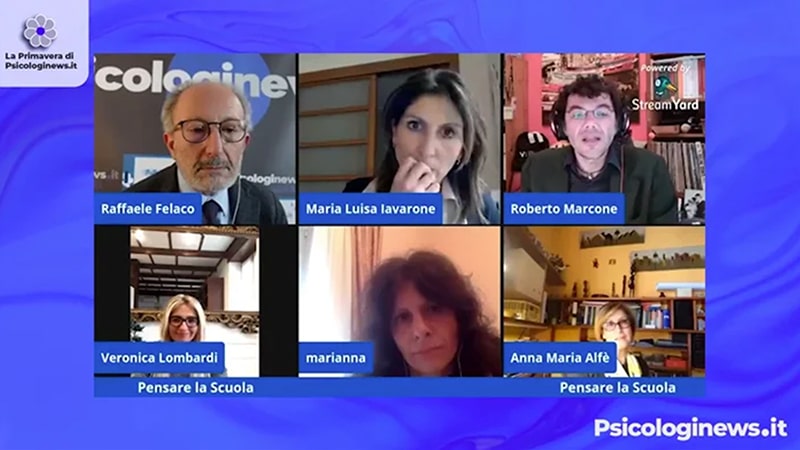
Seconda sessione convegno Psicologinews “Pensare la scuola, ripensare lo spazio – tempo dell’apprendimento”.
Pensare la Scuola, ripensare lo spazio – tempo dell’apprendimento. Prima sessione: l’organizzazione.
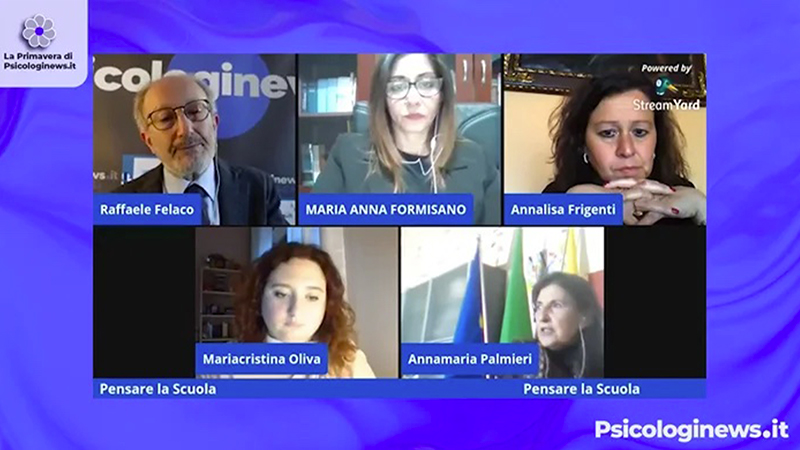
Prima sessione convegno psicologinews “Pensare la scuola, ripensare lo spazio – tempo dell’apprendimento”. La seconda sessione lunedì 10.
Peer Pressure: perché alcuni ragazzi restano intrappolati in un ruolo

Ci sono ragazzi che in contesti protetti riescono a mostrarsi per ciò che sono davvero. In seduta parlano delle proprie paure, dei dubbi, a volte persino del desiderio di cambiare. Poi però, tornando a scuola o nel gruppo di amici, sembrano trasformarsi di nuovo. Tornano il “duro”, quello che provoca, quello che deve sempre mostrarsi indifferente o aggressivo. Per molti genitori questo cambiamento appare incomprensibile. «Ma allora qual è il vero mio figlio?» Spesso la risposta non riguarda la falsità o la mancanza di volontà. Riguarda qualcosa di molto più profondo: la paura di perdere il proprio posto nel gruppo. Non è solo “cattiva compagnia” Quando si parla di “peer pressure”, o pressione dei pari, si immagina facilmente qualcuno che spinge esplicitamente a fare qualcosa: saltare scuola, trasgredire, prendere in giro un compagno. Ma nella realtà adolescenziale la pressione è spesso molto più sottile. A volte non serve che il gruppo dica nulla. È sufficiente sapere quale comportamento ci si aspetta da noi. Ogni gruppo costruisce ruoli abbastanza precisi: c’è quello divertente, quello trasgressivo, quello che non studia mai, quello che deve sembrare sempre forte. E col tempo questi ruoli diventano una sorta di identità sociale. Il problema nasce quando il ragazzo sente di non poter più uscire da quel personaggio senza rischiare di perdere appartenenza. La paura di cambiare davanti agli altri Molti adolescenti non restano intrappolati in certi comportamenti perché li desiderano davvero, ma perché temono cosa potrebbe succedere se smettessero. Cambiare atteggiamento può significare: essere presi in giro, sembrare “deboli” o sentirsi esclusi. Per un adolescente il gruppo dei pari non è solo compagnia. È il luogo in cui si costruisce il senso di sé. Ecco perché a volte il bisogno di appartenenza diventa più forte persino del desiderio di stare bene. Non è raro che un ragazzo che vorrebbe mostrarsi diverso finisca per continuare a recitare un ruolo ormai rigido, quasi automatico. “Con noi è diverso” Molti genitori raccontano di vedere nei figli due versioni differenti: una più autentica in famiglia o nei contesti individuali, un’altra molto più dura o oppositiva con gli amici. Questa discrepanza non è necessariamente manipolazione. Può essere il segnale di una forte fatica identitaria. In adolescenza il cambiamento raramente avviene in modo lineare. Un ragazzo può iniziare a maturare interiormente molto prima di riuscire a mostrare questo cambiamento nel gruppo. Ed è proprio qui che spesso nasce il blocco: sentirsi pronti a cambiare da soli, ma non abbastanza sicuri da farlo davanti agli altri. Cosa possono fare i genitori La reazione più comune è attaccare il gruppo di amici. Ma quando un genitore critica direttamente il gruppo, il ragazzo tende a difenderlo ancora di più. Può essere più utile: evitare etichette rigide (“sei irresponsabile”), aiutarlo a sperimentare ambienti diversi, mantenere una relazione stabile e non giudicante. Avere più contesti relazionali aiuta gli adolescenti a non identificarsi completamente con un solo ruolo. E questo rende più facile cambiare. Quando crescere significa rischiare Diventare sé stessi, durante l’adolescenza, non significa soltanto acquisire autonomia. Significa anche trovare il coraggio di deludere alcune aspettative del gruppo. A volte dietro il “cattivo ragazzo” non c’è solo provocazione o superficialità.C’è un adolescente che teme di perdere il proprio posto tra gli altri se smette di essere ciò che tutti si aspettano da lui. E comprendere questa dinamica può aiutare i genitori a guardare certi comportamenti con maggiore profondità, senza minimizzarli ma neppure ridurli semplicemente a “cattive influenze”. Bibliografia
Paura: scoperta la molecola che ci fa spaventare
Si conosce da tempo il ruolo dell’amigdala nella generazione dell’esperienza di paura. Una piccola e potentissima porzione di tessuto del nostro cervello, a forma di mandorla e delle dimensioni di un grosso fagiolo, è di fatto la responsabile del nostro sistema di allerta e di protezione. L’amigdala è una formidabile e complessa centralina: ci aiuta a rilevare le minacce intorno a noi, elabora le paure e altre emozioni che le minacce, più o meno reali, suscitano nel cervello e segnala alla nostra mente e ai nostri muscoli che dobbiamo preparare una risposta: che sia fuggire o combattere, oppure paralizzarci. L’amigdala è anche la parte del cervello coinvolta nella formazione dei ricordi spaventosi: un adattamento evolutivo essenziale, che ci aiuta a sopravvivere attraverso il comportamento appreso. Se manteniamo memoria dei pericoli possiamo essere maggiormente al sicuro; potremo evitarli o attrezzarci per combatterli, potremo collaborare con i nostri simili per proteggerci a vicenda e costruire solidarietà e aiuto reciproco, ma anche, nell’ approccio opposto, diffidenza e distanza per preservarci dalle minacce. Insomma, questa funzione utilissima alla nostra sopravvivenza, la memoria della paura, svolge purtroppo anche un ruolo in diversi disturbi mentali, come ad esempio nel disturbo da stress post-traumatico (PTSD), una condizione patologica innescata dall’aver vissuto in prima persona un evento terrificante o dall’avervi assistito, che origina sintomi pesantemente invalidanti, ansia frequente e molto intensa, calo del tono dell’umore, oltre a provocare pensieri, immagini e ricordi intrusivi, come se la persona rivivesse nel presente l’episodio traumatico. Ma come fa l’amigdala ad elaborare la paura e a trasformare semplici segnali sensoriali in campanelli d’allarme emotivi? Il Salk Institute for Biological Studies di La Jolla, San Diego, California, ha aperto un nuovo scorcio nell’esplorazione dei meccanismi che costruiscono la paura. I ricercatori hanno scoperto un percorso molecolare chiave nel cervello che distilla immagini, suoni e odori minacciosi e ci dice di provare paura. Combina tutti i segnali provenienti dai nostri organi di senso e li integra in una sensazione perfettamente integrata. In uno studio pubblicato lo scorso agosto sulla rivista Cell Reports, i ricercatori del Salk hanno individuato nel cervello una minuscola proteina: il peptide correlato al gene della calcitonina (CGRP). Hanno scoperto che, nel cervello dei topi, due distinte popolazioni di neuroni CGRP, una nel talamo e una nel tronco cerebrale, assemblano i segnali provenienti da vista, udito, gusto, olfatto e tatto in un segnale unificato di pericolo nell’amigdala. In questo modo trasmettono un forte avvertimento di pericolo, che consente all’animale di rispondere rapidamente alle minacce percepite. Inoltre, i ricercatori hanno scoperto che lo stesso percorso è coinvolto in modo critico nella formazione della memoria della paura. La scoperta di questo percorso sensoriale unificato, che combina in un unico segnale le minacce sensoriali provenienti da tutto il cervello e le trasmette all’amigdala, dimostra esattamente ciò che i neuroscienziati conoscevano da tempo e apre a molti possibili approfondimenti per passare dal modello animale all’uomo. Ricerche precedenti avevano infatti ampiamente dimostrato che, mentre molti percorsi diversi trasmettono indipendentemente suono, vista, tatto e altri potenziali segnali di pericolo attraverso più regioni del cervello, in qualche modo l’amigdala riceve questo input totale in parallelo, tutto in una volta. Quello che mancava era capire come il cervello potesse ottenere questo raggruppamento di segnali: il team di ricercatori del Salk ha scoperto che i responsabili di questo compito sono i neuroni con il neuropeptide CGRP. Come in tutti i sistemi, il malfunzionamento del nostro sistema di allarme può portare a falsi allarmi. Le persone, in questo caso, percepiscono come minacce segnali sensoriali altrimenti avvertiti come assolutamente normali. I disturbi di ipersensibilità possono ovviamente anche influenzare la memoria del pericolo, come si può intuire anche dall’esperienza quotidiana. Ma è possibile trovare modi per calmare il sovraccarico sensoriale manipolando il circuito di allarme? Secondo i ricercatori del Salk, ora che i circuiti cerebrali specifici che trasformano i segnali sensoriali negativi in paura sono stati indagati, questa scoperta di base potrebbe suggerire modi per placare la paura o i suoi effetti sviluppando farmaci antagonisti, indicati per le persone che soffrono di disturbo da stress post-traumatico o di disturbi di ipersensibilità, come accade ad esempio nello spettro autistico. La strada è ancora lunga: occorre infatti trovare terapie che aiutino a calmare il circuito quando agisce in modo anomalo, preservando tuttavia e non compromettendo il ruolo chiave del nostro sistema di allarme in caso di pericoli reali, come un terremoto o un incendio. Gli studi dello Stalk dimostrano che i neuroni all’interno dell’amigdala che utilizzano il peptide CGRP sono fondamentali per combinare insieme, nel contesto della minaccia, informazioni provenienti da sensi diversi e trasformarle in un’esperienza integrata. Siccome i bloccanti del CGRP sono stati recentemente sviluppati in studi clinici con oggetti completamente differenti, rivelandosi come trattamenti efficaci per l’emicrania, questo aprirebbe la via a possibili ricerche sugli effetti clinici del blocco del CGRP negli esseri umani anche per ciò che concerne i disturbi del funzionamento del nostro sistema di allarme. Tre anni di pandemia, la guerra in Europa e il fantasma delle armi nucleari hanno prepotentemente messo la paura al centro delle nostre sensazioni quotidiane, con un ampio spettro di manifestazioni e di manipolazioni sociali, culturali e politiche di uno dei meccanismi più utili alla nostra sopravvivenza, ma allo stesso tempo responsabile di possibili risposte ipertrofiche e disfunzionali che tanto influenzano la vita degli esseri umani: dalla ricerca dei meccanismi può venire qualche prima, utile, risposta e un’accelerazione delle strategie di contenimento dei malfunzionamenti, nella direzione di alleviare i sintomi. Con implicazioni future forse assai più grandi di quanto possiamo ora immaginare.
Paura del fallimento e ansia da prestazione nella società della perfezione

Fragili, scossi e con scarsa speranza verso il futuro. Questo è l’identikit dei giovani di oggi, definiti la generazione post Covid. Una generazione che vive un disagio psicologico importante, frutto di traumi ripetuti.Vivono la paura degli scenari apocalittici del nostro tempo e sperimentano l’ansia da prestazione di una società che mira alla perfezione. Molti cercano, con significative ripercussioni sul benessere psicologico, di concorrere al modello dell’eccellenza. Oppure cercano una via di fuga, reale o simbolica, dalla vita. Il recente suicidio della studentessa dello IULM, una giovane di soli diciannove anni, è l’ultimo triste caso di un allarme straziante. Una tragedia che punta i riflettori su un disagio profondo che possiamo più ignorare. Perché abbiamo così tanta paura di fallire? Il fallimento è qualcosa di naturale, che tutti sperimentiamo almeno una volta nella vita. Perché allora ci fa tanta paura? Nella società iper competitiva in cui viviamo la sconfitta è percepita come inaccettabile. Anche i social networks, con il loro ideale di perfezione, contribuiscono ad incrementare inquietudine e ansia da prestazione.In alcuni casi questa pressione può sfociare in una vera e propria condizione di sofferenza psicologica. Come affrontare il fallimento? La chiave è concedersi la possibilità di sbagliare. L’errore è un’occasione di crescita e resilienza. Lavorare sulla propria autostima e amor proprio è una condizione imprescindibile per imparare dal fallimento.Altrettanto importante è sviluppare delle strategie di coping che permettano di gestire una situazione fallimentare in modo sano, sereno e utile. Riconoscere di aver commesso degli errori è il primo passo per sviluppare un atteggiamento proattivo e resiliente e migliorare il proprio senso di autocontrollo e autoefficacia.
PATIENT ENGAGEMENT MODEL: IL TEAM DI CURA

Negli articoli precedenti, è stato affrontato il Patient Engagement Model e le sue relative conseguenze nell’engagement del malato e dei caregiver nei percorsi di cura e di assistenza. Come già visto, le persone sono solite scegliere il ruolo (più o meno attivo) che vogliono ricoprire nel loro percorso di cura e di assistenza. Queste possono variare in base alla condizione della malattia, ma anche da una serie di fattori socio-anagrafici specifici dell’individuo. Affinchè tutto ciò si realizzi, è fondamentale che anche i professionisti sanitari siano adeguatamente formati a riconoscere i bisogni di coinvolgimento delle persone. Il Patient Engagement Model riconosce l’esistenza di quattro diverse fasi con caratteristiche specifiche per quanto riguarda il livello di coinvolgimento sia da parte del malato nel suo percorso di cura sia da parte dei caregiver nel loro percorso di assistenza. Queste fasi determinano anche specifiche dinamiche di potere tra l’operatore sanitario e il suo assistito. 1.POSIZIONE DI BLACKOUT E ALLERTA: in questa fase le persone sono sopraffatte da emozioni negative e hanno difficoltà a metabolizzare nuove informazioni sul proprio stato clinico. Alla luce di questo, il professionista si dovrebbe presentare come guida nel percorso sanitario. Il paziente, infatti, tende ad affidarsi al clinico e a considerarlo come un esperto tecnico della malattia e della sua gestione. Allo stesso tempo, è fondamentale comunicare le informazioni volta per volta, a piccole dosi, in modo tale che l’assistito abbia il tempo di metabolizzare. Dunque, in questa fase si predilige uno stile direttivo in quanto il paziente non è in grado di gestire autonomamente i sintomi e le terapie e necessita una guida esperta che lo aiuti. 2.POSIZIONE DI CONSAPEVOLEZZA: in questa fase, le persone iniziano diventare più autonomi nella gestione della cura e ad accettare la loro condizione di salute. Tuttavia, necessitano ancora la presenza di una figura di riferimento che sappia rispondere ai loro dubbi. In questa prospettiva, si suggerisce al professionista sanitario di adottare uno stile collaborativo e di mettere il paziente nelle condizioni di poter testare le proprie abilità nel percorso di cura. 3.PROGETTO EUDAIMONICO: in questa fase, il paziente è ormai autonomo e consapevole del suo stato di salute ed è un membro attivo del team di cura. Si tratta di persone capaci di orientarsi efficacemente nella fruizione dei servizi offerti dal sistema sanitario Nel relazionarsi con queste persone, si suggerisce di adottare uno stile relazionale partenariale fondato sul dialogo e su una relazione collaborativa nel lungo termine. In conclusione, oltre a lavorare con il paziente e con i caregiver, il Patient Engagement Model mostra quanto sia importante formare i professionisti sanitari in modo tale che sviluppino ottime competenze di diagnosi e di promozione dell’engagement. BIBLIOGRAFIA: Graffigna, G., & Barello, S. (2017). Engagement: un nuovo modello di partecipazione in sanità. Roma: Il Pensiero Scientifico Editore
PATIENT ENGAGEMENT E LE SUE IMPLICAZIONI

La medicina centrata sul paziente sta diventando l’approccio principale dell’healthcare. In quest’ottica si rende necessario che il paziente sia predisposto e ingaggiato nell’auto-gestione della propria salute (si parla di patient engagement). Non si può dare per scontato che tutti i pazienti siano pronti, volenterosi e capaci di assumere un ruolo attivo nella propria cura. Certo è che il coinvolgerlo attivamente porta a un miglioramento dello stile di vita, una maggiore aderenza ai trattamenti, una migliore gestione della malattia e la creazione di un’alleanza terapeutica. Inoltre, può portare a un aumento dei comportamenti preventivi, della ricerca di informazioni e della soddisfazione del paziente. A fronte della crescente attenzione per il concetto di patient engagement, c’è il rischio di adottare una visione riduzionistica e semplificatoria di questo concetto andando a considerare solo gli aspetti più visibili legati ai comportamenti dei pazienti o ai loro livelli di conoscenza della malattia. In realtà, ciò che risulta importante è porre l’attenzione sulle radici psicologiche che stanno alla base del patient engagement. Il Patient Healt Engagement Model descrive il livello di maturazione psicologica degli individui circa il proprio ruolo più o meno attivo nella gestione della propria condizione di salute e/o malattia. Esso descrive quanto un paziente si sente psicologicamente pronto a giocare un ruolo attivo nella gestione della propria salute. È un processo che coinvolge tre aspetti psicologici: cognizione, emozione e comportamento. Per questo motivo, persone con livelli di engagement diversi hanno bisogno di strategie di supporto e di promozione differenti. Esistono 4 profili di paziente dal punto di vista dell’engagement: 1.FASE DI BLACKOUT Da un punto di vista cognitivo, la persona ha scarse conoscenze e un basso livello di alfabetizzazione sanitaria. Inoltre, nega emotivamente la diagnosi e trascura i sintomi. Infine, da un punto di vista comportamentale si sente “bloccata” nell’azione ed è incapace di mettere in atto strategie efficaci. Si tratta di una persona che delega ogni responsabilità al medico circa il trattamento di cura. Da questo punto di vista, il personale sanitario dovrebbe aiutare il paziente a riconoscere ed elaborare la nuova condizione di salute, acquisendo consapevolezza su questa e su di sé. 2.FASE DI ALLERTA Le persone risultano maggiormente informati rispetto al profilo precedente, anche se si trovano ancora con una conoscenza sanitaria frammentata. Da un punto di vista emotivo, vivono in uno stato di ipersensibilità ai sintomi, che li porta a interpretarli come segnali di ricadute o aggravamenti. A livello comportamentale sono ancora poco competenti nella gestione della cura e incapaci di seguire adeguatamente le prescrizioni mediche. Iniziano a comparire la possibilità d mettere alla prova prime forme di autonomia degli individui, anche se sono ancora molto deleganti. Sotto questo punto di vista, è importante aiutare il paziente a organizzare le diverse informazioni ricevute, le azioni richieste e le emozioni esperite. 3.FASE DI CONSAPEVOLEZZA A livello cognitivo, il paziente ha abbastanza informazioni che garantiscono una consapevolezza delle prescrizioni mediche. Inoltre, presenta una migliore accettazione psicologica della propria condizione di salute e buona auto-efficacia. Mentre a livello comportamentale, ha acquisito una serie di competenze che gli permettono di attenersi alle prescrizioni mediche. Non sono pazienti ancora totalmente autonomi e si trovano in difficoltà di fronte a ogni cambio di ruotine in quanto non hanno ancora bene interiorizzato le motivazioni di quelle prescrizioni. Si affidano ancora all’operatore, che viene percepito come esperto e come punto di riferimento, anche se iniziano a percepirsi come membri di un team formati da loro stessi e dal sistema curante. 4.PROGETTO EUDAIMONICO A livello cognitivo, la persona è in grado di dare un senso profondo alla propria esperienza di salute ed è in grado di ricercare attivamente ed efficacemente le informazioni sui possibili trattamenti. Inoltre, accetta ed elabora la sua condizione. L’identità da paziente non è più totalizzante, ma è integrata con gli altri aspetti possibili del sé. Queste persone sono in grado di mettere in atto i nuovi comportamenti in maniera incondizionata, al di là dei contesti e delle routine. Infine, percepiscono l’operatore sanitario come alleato. Sono spesso attivi ambasciatori di una relazione di engagement presso la loro comunità di riferimento, offrendo suggerimenti ma anche supporto emotivo. In termini di protocollo di intervento, è importante sostenere la persona nel mantenimento di un percorso positivo di riprogettazione di sé e della propria quotidianità. Questi quattro profili si estendono lungo un continuum, dove il paziente può muoversi migliorando e peggiorando. I livelli di engagement si identificano grazie a una scala in cui il paziente risponde indicando per ogni riga l’affermazione che lo descrive meglio oppure una situazione intermedia. I livelli di engagement si distribuiscono in modo analogo indipendentemente dalle caratteristiche sociodemografiche dei soggetti, dalla loro condizione clinica e dalla sua complessità. In conclusione, questo vuol dire che tale modello si applica a tutti i pazienti e il costrutto non è qualcosa che varia al variare di caratteristiche contestuali, ma dipende molto da variabili psicologiche. Dunque, in prospettiva futura diventerà sempre più essenziale adottare questo nuovo modello di partecipazione nell’ambito sanitario. BIBLIOGRAFIA: Graffigna, G., & Barello, S. (2018). Engagement. Un nuovo modello di partecipazione in sanità. Milano: Il Pensiero Scientifico
Passo dopo passo per diventare sempre più autonomi

Tutte le autonomie sono il risultato di un processo lento e graduale che inizia sin dall’infanzia. Riuscire a vivere in un regime di semi indipendenza non è una conquista che si raggiunge in un mese. Bisogna far convergere pazienza e conoscenze per riuscire ad usare gli strumenti giusti. Autonomie di base vs abilità integranti Le abilità di autonomia vengono generalmente distinte in “autonomie di base” e “abilità integranti”. Le prime riguardano comportamenti quotidiani semplici, come l’igiene personale, l’alimentazione, l’addormentamento e il sonno, il raggiungimento del controllo sfinterico, ecc… Le abilità integranti sono considerate autonomie di ordine superiore e comprendono la cura del luogo di vita e preparazione dei pasti, la mobilità nel territorio, la capacità di fare acquisti, l’uso dei servizi pubblici. Il bambino con autismo va specificamente aiutato a diventare autonomo, massimizzando i vantaggi derivanti dal non dipendere dall’adulto e contenendo i disagi. Per intervenire sulle abilità di autonomia occorre partire da una osservazione e valutazione della persona. Si devono osservare: il comportamento spontaneo emesso in relazione del tipo di osservazione, il tipo di aiuto fornito dall’adulto, e il tipo di collaborazione e la motivazione. Esistono diversi tipi di valutazione: l’osservazione indiretta, costituita essenzialmente da colloqui con caregiver ed insegnanti e interviste semi strutturate come quelle presenti in alcuni test; l’osservazione diretta non strutturata (o “informale”) che avviene in condizioni naturali, e quella condotta attraverso specifici strumenti. Inoltre è indispensabile eseguire una specifica analisi del compito (o “task analysis”) di ogni singola abilità di autonomia, ovvero una suddivisione del compito nelle sue sottocomponenti. L’analisi del compito permette agli operatori di individuare in quale punto della sequenza è necessario fornire aiuto durante l’intervento psicoeducativo. Come per qualsiasi area dello sviluppo, anche per l’insegnamento delle abilità di autonomia è necessario valutare se la persona possiede i prerequisiti. I prerequisiti ad un’abilità si distinguono in “vicini” e “lontani” a seconda della prossimità logica all’obiettivo stesso. I prerequisiti generali all’apprendimento sono numerosi e sono validi per tutte le aree dello sviluppo. Fondamentali sono i prerequisiti attentivi, ovvero l’orientamento agli stimoli, l’orientamento alle persone, l’attenzione sostenuta, l’attenzione congiunta. Vi sono poi i prerequisiti motori, ovvero le abilità grosso – motorie, quelle fino – motorie e di coordinazione. Alcuni prerequisiti possono essere insegnati attraverso la tecnica del lavoro indipendente. Dopo la valutazione, il primo passo per la programmazione è la definizione degli obiettivi. A questo deve seguire un’organizzazione dello spazio in modo che vengano minimizzati i disturbi sensoriali e massimizzate le possibilità di successo. Tecniche di intervento e tipologie di “aiuti” Rispetto alle tecniche di intervento è possibile utilizzare il concatenamento sia anterogrado che retrogrado, mentre rispetto agli aiuti vanno distinti quelli ambientali, come i supporti visivi, da quelli relazionali. L’aiuto relazionale più “massiccio” è rappresentato dalla guida fisica, mentre con il modellamento, l’operatore esegue l’azione contemporaneamente o subito prima che la svolga la persona. Inoltre si può utilizzare l’indicazione gestuale o il suggerimento verbale, fino a fornire solo una supervisione. Ciascun aiuto può e deve essere attenuato, e l’operatore dovrà passare in modo graduale da un tipo di auto più massiccio ad uno più blando. In qualunque fase dell’intervento sulle autonomie si possono presentare comportamenti problematici, che vanno analizzati ed affrontati specificamente. Numerose difficoltà possono insorgere durante l’insegnamento di ogni specifica abilità. Esistono tuttavia delle aree critiche, per le quali occorre attenersi a procedure specifiche. É il caso del raggiungimento del controllo sfinterico, dell’alimentazione o della stabilizzazione del ciclo sonno- veglia. Si possono inoltre verificare problemi nell’apprendimento delle autonomie a causa delle particolarità sensoriali. È efficace ricorrere alla metodologia del prompting, o istruzione (prompt), quando si vuole supportare la prima fase di un’attività con aiuti gestuali, esempi e modelli, e stimoli aggiuntivi (simboli e immagini). L’aiuto può essere fornito attraverso guida fisica, indicazione visiva o verbale, input simbolico, ecc., e deve motivare a intraprendere l’emissione della risposta desiderata in modo efficace, quindi produrre l’effetto di risposta. Progressivamente il prompt viene ridotto fino a scomparire con un passaggio di attenuazione e riduzione dello stimolo (chiamato fading). La metodologia dello shaping consiste, invece, in un aiuto e rinforzo sistematico per approssimazioni sempre più vicine al comportamento finale attraverso un monitoraggio continuo anche dei minimi progressi, e può essere utilizzata per il raggiungimento di comportamenti complessi. Il rinforzo positivo, che può esprimersi secondo modalità differenziate, come rinforzi tangibili, simbolici, dinamici e sociali, costituisce una strategia che va concordata e pianificata, in quanto vanno rilevati i rinforzi adeguati e individuata la possibilità di rinforzare con immediatezza e coerenza, sistematicità e costanza. Le abilità motorie, la percezione del proprio saper fare a livello corporeo e l’interpretazione che il soggetto ne ricava strutturano il modo in cui l’individuo vive se stesso, i rapporti con l’immagine di sé e, di conseguenza, il processo di costruzione del senso di autoefficacia e autostima, fattori determinanti per la motivazione e l’impegno negli apprendimenti e per lo sviluppo delle relazioni sociali. Il corpo ha potenzialità espressive e comunicative, utilizza diversi linguaggi ed è supporto essenziale della vita di relazione. I giochi di movimento libero e le attività psicomotorie maggiormente guidate in spazi dedicati e appositamente predisposti hanno grande formativa nello sviluppo del bambino, stimolano la capacità di orientarsi nello spazio, di acquisire un adeguato schema corporeo, di muoversi e comunicare con immaginazione e creatività, di saper leggere i messaggi corporei e d’interagire efficacemente con l’altro quindi a maturare le competenze sociali.
Paolo Meoli

Le resistenze alla consulenza psicologica
